Отделения |
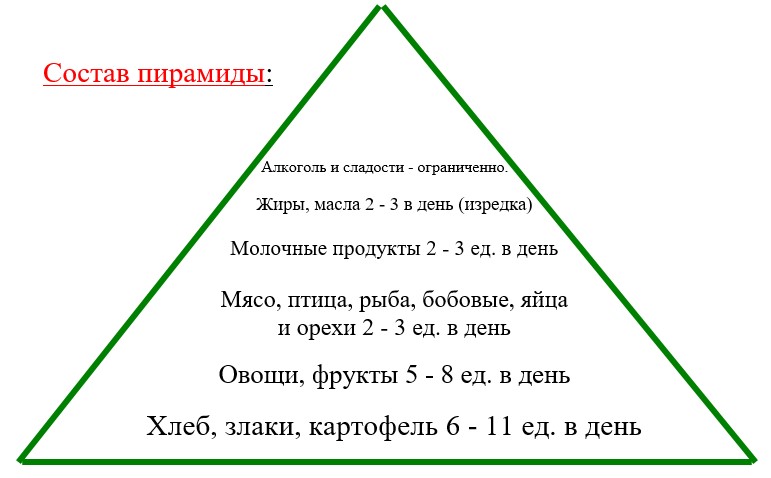
В суточном рационе должны присутствовать все группы продуктов. Для человека с нормальной массой тела и средней физической нагрузкой необходимо 26 – 30 единиц в день. Пожилым людям достаточно 22 – 26 единиц. Подросткам и физически активным людям требуется 30 – 38 единиц. За одну условную единицу принимаются:
Дата обновления: 16.09.2021
Шведские учёные установили, что картофельные чипсы, картошка фри и гамбургеры содержат такое количество канцерогенов, что их любители практически обречены на онкозаболевания либо, как минимум, на нервные расстройства. Канцероген, который образуется в указанных продуктах – акриламид. Причиной его образования является нагревание богатой углеводами пищи. Количество канцерогенов в обычном пакетике с чипсами превышает допустимую норму, установленную ВОЗ в 100 раз. ВНИМАНИЕ! 10-11 % жиров, потребляемых средним американцем, «заражено» трансизомерами жирных кислот (ТИЖК). В результате 5 % сала, отложенного в организме про запас, содержит эту отраву. Чтобы тело человека избавилось от молекул – уродов, нужно 1-2 года просидеть на диете без ТИЖК – забыть о фаст-фуде, чипсах, попкорне, снеках, печенье, которые готовятся на вредных жирах. Они содержатся в растительных маслах, где в списке ингредиентов написано – «гидрированные» или «гидрогинезированные». Сэндвич – придуман в ХVIII веке Джоном Монтегю, графом Сэндвич. Гамбургер – появился в 1886 г. Придумал врач Джеймс Солсбери. Хот-дог – придумал торговец из штата Луизиана. Врачи рекомендуют воздерживаться от фаст-фуда всем, кому рекомендовано диетическое питание – особенно аллергикам, диабетикам, сердечникам, гипертоникам, страдающим болезнями ЖКТ и почек, а также склонным к ожирению. Диетолог МЗ Канады Рене Кромптон считает, что 20 % смертей, вызванных сердечно-сосудистыми заболеваниями, и 30 % летальных исходов у канадцев, страдавших от рака и диабета, напрямую связаны с неправильным режимом питания. Независимые американские эксперты провели в Сеуле исследования блюд быстрого приготовления. В них обнаружили ДИОКСИНЫ – фуран, различные ядовитые пестициды. С одним бигмаком в организм человека может поступить 90 % предельной дневной нормы диоксина. Свыше 50 % всех вредных веществ попадают в организм с «быстрой едой». Дата обновления: 28.07.2020
Энтеровирусные инфекции – группа острых заболеваний, вызываемых энтеровирусами и характеризующихся многообразием клинических проявлений. Источником инфекции является человек (больной или носитель). Энтеровирусы устойчивы во внешней среде и длительное время могут сохраняться в сточных водах, плавательных бассейнах, открытых водоемах, предметах обихода, продуктах питания (молоко, фрукты, овощи). Вирус быстро погибает при прогревании, кипячении. Энтеровирусные инфекции характеризуются высокой заразностью и быстрым распространением. Заболеванию подвержено и детское и взрослое население, однако, частота заболевания детей в возрасте до 14 лет в 4 раза чаще, чем взрослых. Возможные пути передачи инфекции: воздушно-капельный, контактно-бытовой, пищевой и водный. Заражение происходит при употреблении человеком загрязненной пищи и воды, через грязные руки и предметы обихода, при разговоре, кашле и чихании. Клинические формы: Инкубационный период продолжается от 2 до 10 дней (максимум 21 день). В зависимости от поражения тех или иных органов различают следующие клинические формы ЭВИ: энтеровирусная лихорадка; энтеровирусный энтерит; энтеровирусный фарингит; энтеровирусный стоматит с экзантемой; энтеровирусный конъюнктивит, серозный менингит. От 50 до 85% случаев энтеровирусной инфекции болезнь протекает бессимптомно или с легкими проявлениями. Тяжелее ее переносят новорожденные, дети старшего возраста и взрослые. Типичным признаком энтеровирусной инфекции служат повторные температурные волны, возникающие обычно с интервалами в 2-3 дня. Наиболее частую и легкую форму проявления инфекции называют «малой болезнью» (трехдневная лихорадка, летний грипп, неопределенная лихорадка), которая проявляется в виде умеренной кратковременной лихорадки (1-3 дня), слабости, мышечных болей, без выраженных изменений со стороны отдельных органов и систем. Наиболее распространенная форма энтеровирусной инфекции – энтеровирусный энтерит. Для этого заболевания характерны рвота, понос и боли в животе. Стул частый, жидкий, иногда с примесью слизи, продолжается 1—3 дня, у детей в возрасте до 1-го года — до 7 дней. Потери жидкости бывают очень существенными, до 1 л в час, поэтому очень важно следить за тем, чтобы не наступило обезвоживание организма. Серозный вирусный менингит является наиболее тяжелой формой энтеровирусной инфекции. Источником инфекции являются больные и вирусоносители, в том числе больные бессимптомной формой. Заболевание начинается остро с подъема температуры тела до 39-40 градусов. Появляется сильная головная боль, головокружение, рвота, иногда боли в животе, спине, судорожный синдром, нередко выраженные катаральные проявления со стороны ротоглотки, верхних дыхательных путей, расстройство желудочно-кишечного тракта. При появлении указанных жалоб необходимо срочно изолировать больного, т.к. он является источником заражения для окружающих, и обратиться к врачу. Чтобы защитить себя и детей от энтеровирусной инфекции рекомендуется следующее:
Если Ваш ребенок заболел, не ведите его в детский сад или школу, чтобы не заразить инфекцией других детей, обратитесь за медицинской помощью к врачу. Будьте здоровы!
Врач – инфекционист УЗ «МГБ» Пицуренко Е.Н.
Дата обновления: 20.07.2020
Профилактика острых кишечных инфекций. С наступлением жаркой погоды увеличивается риск заражения кишечными инфекциями. Что же такое острые кишечные инфекции? Острая кишечная инфекция – это собирательное понятие. Сюда входят кишечные инфекции, вызванные вирусами (ротавирусная инфекция, норовирусная инфекция, энтеровирусная инфекция и др.), патогенными бактериями (брюшной тиф, сальмонеллез, дизентерия, холера, иерсинеоз) и условно-патогенными бактериями; а так же пищевая токсикоинфекция, вызываемая стафилококком. Разница между пищевой токсикоинфекцией (ПТИ) и кишечной инфекцией в том, что при кишечной инфекции в организм попадают бактерии или вирусы, размножаются и погибают. При этом они выделяют токсины, которые приводят к развитию заболевания. При ПТИ бактерии накапливаются непосредственно в продуктах питания. Там и проходит их цикл жизнедеятельности. Поэтому в организм человека попадают уже готовые токсины, которые провоцируют быстрое развитие пищевого отравления. Источником возбудителя острой кишечной инфекции может быть больной человек или бактерионоситель, а так же животные (например грызуны), насекомые (например мухи). Возбудители кишечных инфекций могут находиться на грязных руках, немытых овощах и фруктах, в некипяченой воде. Благоприятной средой для размножения микробов являются молочные продукты, изделия из мяса, паштеты, кондитерские изделия и др. Как проявляется заболевание? Первые симптомы ПТИ могут появиться практически сразу после употребления пищи: от 30 минут до 4 часов. При кишечной инфекции этот период длится дольше – от 12 часов до 3 суток. Боль и резь в животе, диарея, тошнота и рвота, повышение температуры тела (от 37 до 40 °C.), головокружение, слабость и даже обморок – такими симптомами проявляет себя кишечная инфекция. Они могут возникнуть уже спустя полчаса после опасного перекуса. Однако чаще всего симптомы недомогания проявляются в течение первых суток. Симптомы тревоги К симптомам тревоги относятся диарея, которая длится больше трех дней, высокая температура, продолжающаяся не один день, а также наличие патологических примесей в стуле: крови и слизи. Поводом обратиться к врачу является также сильная боль в животе, при которой человеку трудно двигаться. При диарее может развиться обезвоживание. Вместе с водой из организма вымываются жизненно необходимые макро- и микроэлементы: ионы калия, хлора, натрия и т. д. В группе риска дети до 2 лет и пожилые люди старше 65. Маленькие дети просто не в состоянии рассказать, где болит и как. У пожилых людей, как правило, уже есть сопутствующие хронические заболевания. Из-за нарушения электролитного баланса при обезвоживании страдает миокард, повышается риск инфаркта и аритмий, иногда фатальных. Помимо этого лечить диарею в домашних условиях не стоит:
У этих категорий лиц без врачебного наблюдения как минимум участкового терапевта даже легкие диарейные заболевания самостоятельно лечить не следует. Как лечить кишечную инфекцию? Возбудителей кишечных инфекций и инфекций с пищевым путем передачи очень много. Но принципы лечения по большому счету одинаковы и при вирусной, и при бактериальной инфекции. Прежде всего необходимо знать, что кишечные инфекции опасны обезвоживанием и интоксикацией организма. С диареей и рвотой организм теряет жидкость и электролиты. Особую опасность представляет многократная рвота, которая может привести к снижению артериального давления и обморокам за счет потери большого количества натрия и хлора. Чтобы не допустить этого, необходимо обеспечить адекватный питьевой режим. Лучше всего с этим справляются специальные солевые препараты, которые можно купить в аптеке. Их состав сбалансирован в нужной пропорции. Пить надо понемногу, но часто. За день взрослому человеку следует выпивать около 2–3 литров дополнительной жидкости. Про соки, компоты из ягод и свежих фруктов лучше на время болезни забыть. Нежелательно также пить газированные напитки. Можно для питья использовать минеральную воду, предварительно выпустив газ. Если организм не воспринимает даже питье, а рвота не прекращается, необходимо обязательно обратиться к врачу! Введение солевых растворов для прекращения обезвоживания и восполнения дефицита электролитов будет назначено внутривенно. Не допускайте самолечения. В тяжелых случаях обезвоживание организма может привести к гибели. Особенно опасно обезвоживание для детей и пожилых людей. Еще один негативный момент кишечных инфекций – интоксикация организма токсинами или продуктами жизнедеятельности патогенных микроорганизмов. Об интоксикации свидетельствуют повышение температуры тела, головокружение, слабость. В этом случае нужно проводить терапию энтеросорбентами (самые известные – активированный уголь и смекта). Эти препараты выводят из организма продукты жизнедеятельности патогенных микроорганизмов. Что касается антибиотиков, не рекомендуется назначать и принимать их самостоятельно без консультации с врачом. Но как вариант можно использовать относительно безопасный и доступный кишечный антисептик нифуроксазид. Он продается без рецепта и позволяет контролировать инфекцию на уровне кишечника. В период болезни и восстановления важно соблюдать диету. Классическое заблуждение – будто при диарее нельзя есть. Принимать пищу надо обязательно, но часто и маленькими порциями (желательно 5–6 раз в день). Рекомендован щадящий режим питания, который предполагает отварные блюда или приготовленные на пару. Пища не должна содержать раздражающих кишечник веществ, а также клетчатки. При кишечных инфекциях следует исключить из меню свежее молоко; фрукты и овощи, даже вареные и приготовленные на пару, не рекомендуются. Здесь есть исключения: из фруктов можно банан, запеченные яблоки; из овощей – картофель и кабачок. При любой инфекции нарушается нормальная микрофлора желудочно-кишечного тракта. Поэтому нормализация микрофлоры – одно из направлений лечения. В этом помогут различные биопрепараты, которые, с одной стороны, обеспечивают благоприятные условия для восстановления нормальной микрофлоры кишечника, с другой – населяют ЖКТ полезными микроорганизмами (лактобактериями, бифидобактериями и т. д.). Если беспокоят боли в животе, можно принять препараты из группы спазмолитиков. Обезболивающие в данной ситуации не принесут облегчения. Вместе с тем, если после приема спазмолитиков боль не прошла, или через какое-то время вернулась, или стала усиливаться, необходимо обратиться к врачу. Это может быть симптомом более серьезного заболевания! Никаких физических нагрузок! Нельзя также принимать препараты, которые останавливают диарею (лоперамид)! Еще раз о правилах профилактики кишечных инфекций.
Выполнение этих несложных советов поможет избежать заболевания острой кишечной инфекцией и сохранит Ваше здоровье и здоровье Ваших близких. Будьте здоровы!
Врач – инфекционист УЗ «МГБ» Пицуренко Е.Н. Дата обновления: 20.07.2020
Вирусный гепатит А(болезнь Боткина, желтуха) – острое вирусное заболевание, вызываемое вирусом гепатита А, протекающее с приемущественным поражением печени. Как происходит заражение вирусным гепатитом А? Источник инфекции – человек, больной гепатитом А. Основной механизм передачи инфекции – фекально-оральный, когда заражение происходит при попадании вируса в организм человека через грязные руки, пищевые продукты и воду, загрязненные выделениями больного или носителя инфекции, при личных контактах между членами семьи. Поэтому данную болезнь называют болезнью «грязных рук». Вирус гепатита А выделяется с калом инфицированными лицами в основном в конце инкубационного периода и в течение первых недель болезни. Поэтому он может передаваться от инфицированных лиц окружающим еще до появления явных признаков болезни. Восприимчивость к вирусу высокая. Гепатитом А болеют люди всех возрастов, но чаще дети старше 1 года и взрослые до 30 лет. Характерен подъем заболеваемости в летне-осенние месяцы. Признаки заболевания. От момента заражения до появления первых признаков заболевания проходит от 7 до 50 дней (в среднем – 35). Для преджелтушного периода характерны острое начало с повышением температуры тела до 38-40 градусов в течение 1-3 дней, катаральные явления, головная боль, снижение аппетита, тошнота и чувство дискомфорта в подложечной области. Главным клиническим симптомом желтушного периода является, прежде всего желтуха. В первую очередь желтушное окрашивание приобретают слизистые оболочки полости рта – уздечка языка и твердое небо, а так же склеры глаз, в дальнейшем – кожа. Отмечается увеличение и болезненность печени при надавливании на нее. Изменяется окраска мочи (цвет пива или чая), кал обесцвечивается. При наличии таких симптомов необходимо срочно обратиться к врачу. Заболевание может протекать и без проявления желтухи, в скрытой, безжелтушной форме. Безжелтушные формы вирусного гепатита А составляют до 70% случаев. В то же время, при стертой форме, человек остается заразным для других людей. Исход болезни обычно благоприятный. Перенесенное заболевание оставляет стойкий иммунитет. Профилактика вирусного гепатита А:
Будьте здоровы!
Врач – инфекционист УЗ «МГБ» Пицуренко Е.Н.
Дата обновления: 20.07.2020
|
|||||||

|
||||||||

 Приемная: т./факс 8(0236) 24-70-02
Приемная: т./факс 8(0236) 24-70-02  Адрес: Республика Беларусь
Адрес: Республика Беларусь  Руководитель (Главный врач):
Руководитель (Главный врач):